Pas le temps de tout lire ? Voici un bref résumé.
- La douleur et le gonflement après vasectomie sont fréquents les premiers jours, souvent avec ecchymoses et tiraillements du scrotum.
- Glace par sessions courtes, soutien scrotal et repos relatif limitent souvent l’inconfort, surtout durant les 24–48 premières heures.
- Consulter sans attendre si fièvre, écoulement, gonflement brutal, rougeur chaude ou douleur qui s’intensifie au lieu de régresser.
- La douleur chronique post-vasectomie existe mais reste peu fréquente; elle peut apparaître tôt ou des mois plus tard, et se prend en charge.
- Le spermogramme de contrôle est clé: la stérilité n’est pas immédiate, et une recanalisation tardive reste rare mais possible.
Douleur après vasectomie : ce qui est normal juste après l’intervention
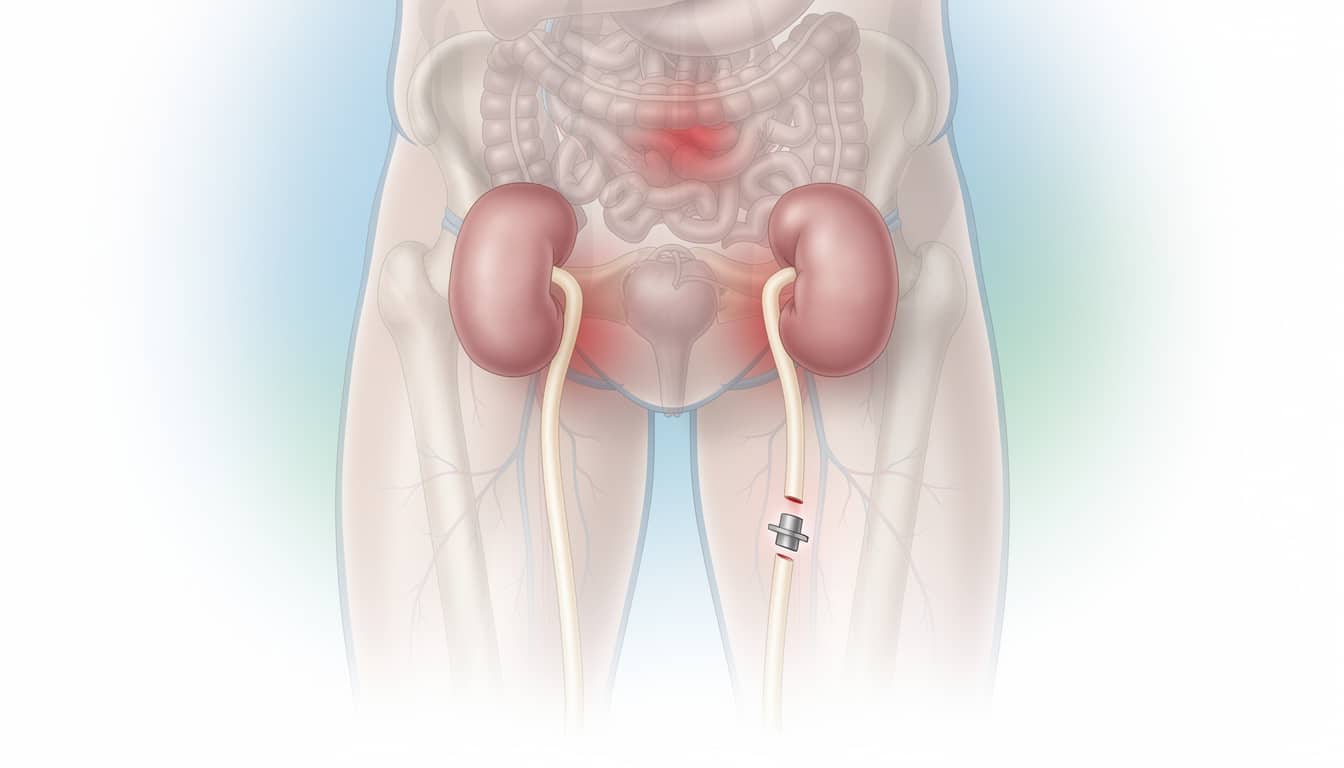
La vasectomie consiste à sectionner et occlure les canaux déférents, les conduits qui transportent les spermatozoïdes. Le sperme est toujours émis, mais sans spermatozoïdes, et cela ne retire pas mécaniquement le plaisir ni l’érection.
Dans les heures et jours qui suivent, le corps réagit comme après toute petite chirurgie : sensibilité locale, tiraillements, gonflement, parfois des ecchymoses très visibles. Ces signes sont souvent plus impressionnants que graves, car la peau du scrotum marque facilement.
Exemple concret : un patient qui reprend une journée active trop tôt (marche rapide, escaliers, port de sacs) rapporte souvent une gêne « en traction » en fin de journée. À l’inverse, une récupération plus calme les premières 24 à 48 heures tend à limiter cette montée en pression. Point de repère utile : quand la douleur diminue de jour en jour, c’est généralement un bon signal.

Pourquoi ça fait mal : inflammation, petites contusions et tension locale
La douleur post-opératoire la plus courante vient de l’inflammation (réaction normale de cicatrisation) et de petites contusions liées à la manipulation des tissus. Même avec une incision minuscule ou une technique « sans scalpel », il existe un passage d’instruments et un geste sur des structures très innervées.
Une autre composante est la tension : les tissus peuvent gonfler légèrement, et le poids du scrotum accentue la sensation si le maintien est insuffisant. C’est souvent là que le « simple » soutien (sous-vêtements ajustés) change l’expérience, car il réduit les micro-mouvements qui réactivent la zone.
Gérer la douleur après une vasectomie : mesures simples et prudentes
L’objectif n’est pas de « vaincre » la douleur, mais de réduire l’irritation et de laisser la cicatrisation suivre son cours. Les stratégies les plus citées en soins post-opératoires reposent sur la logique : calmer l’inflammation, limiter les frottements, éviter les pics de pression.
Une transition utile avant de parler complications : ce qui marche bien dans la majorité des cas, ce sont des gestes basiques, répétés, sans excès. Et ce sont justement ces gestes qui permettent souvent de distinguer une gêne attendue d’un problème qui s’installe.
Ce qui aide le plus souvent les premiers jours (sans protocole imposé)
Les pratiques observées après une vasectomie incluent souvent le repos relatif (pas l’immobilité totale), un soutien scrotal, et l’application de froid en sessions courtes. Certaines consignes cliniques décrivent des applications de glace sur 20 à 30 minutes, répétées quelques fois sur la première journée, en protégeant la peau.
Pour la douleur, des antalgiques courants sont parfois utilisés (par exemple paracétamol, ou anti-inflammatoires selon le contexte). Comme il existe des contre-indications et des interactions possibles, le choix se discute avec le professionnel qui suit l’intervention, surtout en cas de traitement anticoagulant, d’ulcère, ou de maladie rénale.
- Glace en sessions courtes avec tissu protecteur pour limiter gonflement et pulsations
- Sous-vêtements ajustés ou suspensoir pour réduire les mouvements qui réactivent la douleur
- Activité limitée : éviter sport, vélo, charges et gestes brusques pendant la phase sensible
- Hygiène simple et zone propre et sèche pour réduire le risque d’infection
- Auto-surveillance : observer l’évolution quotidienne plutôt que juger sur une heure
Petit test mental utile : si la journée 3 est franchement pire que la journée 2, sans raison évidente, cela mérite souvent un échange avec le cabinet. Une douleur qui régresse, elle, raconte généralement une cicatrisation qui avance.
Douleur anormale après vasectomie : signes qui doivent faire consulter
La difficulté, c’est que la zone est sensible, et qu’un symptôme banal peut paraître alarmant. Le repère le plus fiable reste l’évolution : une douleur qui s’intensifie ou un gonflement qui explose soudainement sont plus préoccupants qu’une gêne stable.
Autre point : une complication se gère d’autant mieux qu’elle est prise tôt. L’idée n’est pas d’attendre « pour voir », mais de s’autoriser à demander un avis quand quelque chose ne colle pas au scénario attendu.
Infection, hématome, cicatrisation difficile : comment les reconnaître
Une infection se manifeste typiquement par une rougeur chaude, une douleur qui augmente, parfois un écoulement, parfois de la fièvre. Cela ne veut pas dire « catastrophe », mais cela justifie un contact médical rapide.
Un hématome correspond à une accumulation de sang sous la peau. Visuellement, cela peut passer du bleu au violet, avec une sensation de pesanteur et un volume plus marqué d’un côté. Beaucoup se résorbent, mais les formes importantes nécessitent une évaluation.
Exemple concret : un homme constate un scrotum très gonflé au réveil, après avoir porté des charges la veille « parce que ça allait ». Même si la cause exacte n’est pas certaine, la priorité devient d’éliminer un hématome significatif ou une infection débutante. Une simple consultation peut éviter une semaine difficile.
| Situation observée | Ce que cela évoque souvent | Réflexe raisonnable |
|---|---|---|
| Douleur modérée qui diminue chaque jour | Inflammation normale de cicatrisation | Repos relatif, maintien, surveiller l’évolution |
| Gonflement + ecchymoses stables | Contusion locale fréquente | Froid par sessions courtes, éviter frottements |
| Douleur qui augmente, rougeur chaude, écoulement | Possible infection | Contacter rapidement un professionnel de santé |
| Gonflement brutal, lourdeur marquée, asymétrie | Possible hématome | Avis médical, surtout si progression rapide |
| Fièvre, malaise, douleur intense | Signal d’alerte non spécifique | Consulter sans délai |
Cette lecture « par trajectoire » évite un piège : se focaliser sur un seul symptôme isolé. Ce qui compte, c’est le tableau d’ensemble et sa direction.
Douleurs qui durent : syndrome de douleur post-vasectomie, granulome, épididymite
La majorité des douleurs s’éteignent en quelques jours. Une minorité d’hommes décrivent une gêne qui persiste ou revient, parfois des mois après. Cette réalité existe, et elle mérite d’être nommée sans dramatiser : les données évoquent des formes chroniques chez une petite proportion de patients, avec une variabilité selon les définitions utilisées et les études.
La question utile devient alors : quels mécanismes plausibles, et quelles options de prise en charge discutées en pratique clinique ? C’est souvent là que l’information calme l’imagination.
Syndrome douloureux post-vasectomie : ce que recouvre ce terme
Le syndrome de douleur post-vasectomie désigne une douleur persistante ou récurrente au niveau du scrotum, des testicules, parfois du bas-ventre ou de l’aine. L’intensité varie : sensation sourde chez certains, épisodes plus nets chez d’autres, parfois déclenchés par l’effort ou les rapports.
Les hypothèses discutées incluent une pression accrue dans l’épididyme (zone de maturation des spermatozoïdes), une inflammation locale, ou une composante neuropathique (douleur liée aux nerfs). Les données humaines existent, mais le mécanisme exact n’est pas tranché, ce qui explique la diversité des prises en charge.
Dans les parcours décrits, l’approche commence souvent par l’évaluation urologique, puis des options graduées peuvent être envisagées (médicaments, prise en charge de la douleur, gestes ciblés). L’insight clé : quand la douleur devient un sujet du quotidien, elle mérite un suivi structuré, pas de l’endurance.
Granulome du sperme et épididymite : deux causes possibles de gêne tardive
Le granulome du sperme est une petite masse bénigne liée à une fuite microscopique de sperme dans les tissus, déclenchant une réaction inflammatoire. C’est souvent indolore, parfois sensible au toucher. Une échographie peut aider si la boule grossit ou inquiète.
L’épididymite correspond à une inflammation de l’épididyme, parfois liée à une congestion après l’intervention. Elle peut donner une douleur plus diffuse, avec gonflement et gêne au mouvement. Le repos et les anti-inflammatoires sont souvent discutés, et la démarche médicale vise à confirmer la cause et exclure d’autres diagnostics.
Échec rare, recanalisation et spermogramme : quand la douleur croise la question de l’efficacité
La vasectomie a un taux d’échec faible, généralement rapporté comme inférieur à 1 % dans de nombreuses sources médicales. Malgré ce chiffre rassurant, deux points sont souvent mal compris : la stérilité n’est pas immédiate, et la recanalisation tardive, même rare, peut survenir.
Le spermogramme de contrôle (analyse de sperme) sert à vérifier l’absence de spermatozoïdes après le délai recommandé par l’équipe médicale, souvent autour de 8 à 12 semaines selon les pratiques. Tant que le résultat n’a pas confirmé l’efficacité, une contraception complémentaire reste pertinente.
Pourquoi en parler dans un article sur la douleur ? Car l’inquiétude et l’hypervigilance corporelle se nourrissent souvent d’un doute sur « ce qui se passe à l’intérieur ». Un contrôle objectif remet du concret dans l’équation, et réduit parfois la charge mentale qui amplifie les sensations.
Libido, testostérone, sensations : ce que la recherche rassure (et ce qu’elle ne promet pas)
Un des grands nœuds psychologiques autour de la vasectomie concerne la sexualité. Sur le plan biologique, les testicules continuent à produire de la testostérone et les hormones ne dépendent pas du trajet des spermatozoïdes vers l’urètre. Les données disponibles ne montrent pas de baisse systématique de la libido ou de la fonction érectile attribuable directement à l’acte.
Cela n’empêche pas des variations individuelles : stress, appréhension, douleur transitoire, ou simple « focus » sur la zone peuvent modifier l’expérience pendant un temps. Un exemple typique est la reprise des rapports avec une attention excessive aux sensations, ce qui peut rendre chaque signal plus bruyant. Quand le corps redevient banal, le vécu redevient souvent banal lui aussi.
Le point solide à garder : la vasectomie modifie le contenu du sperme (absence de spermatozoïdes), pas les mécanismes principaux du désir, de l’érection ou de l’orgasme. Le reste se joue dans le contexte, et il varie selon les personnes.
Impact psychologique et gestion du stress : un facteur réel sur la perception de la douleur
Décider d’une stérilisation définitive peut provoquer un mélange de soulagement et de fragilité. Certains hommes se sentent alignés; d’autres traversent une phase de doute, surtout si la décision a été vécue comme rapide ou sous pression.
Cette dimension compte aussi pour la douleur, car l’anxiété peut augmenter l’attention portée aux signaux corporels et rendre une gêne plus envahissante. Un fil conducteur utile est celui du dialogue : échange dans le couple, questions posées au chirurgien, et recours à un soutien psychologique si le mental s’emballe. Une douleur n’est jamais « seulement dans la tête », mais la tête peut amplifier ou apaiser l’expérience.
Un repère simple : quand les ruminations prennent plus de place que les symptômes eux-mêmes, un accompagnement peut aider à remettre de l’ordre. La récupération est aussi une affaire de perspective.
La douleur après vasectomie correspond le plus souvent à une inflammation et à des contusions légères qui régressent en quelques jours avec des mesures simples de repos, soutien et froid. Des complications existent, surtout l’infection et l’hématome, et se repèrent par une aggravation, une chaleur locale, un écoulement ou un gonflement brutal. Les douleurs persistantes comme le syndrome post-vasectomie, le granulome ou une épididymite restent moins fréquents, avec des mécanismes discutés et une prise en charge médicale possible. Les données disponibles ne montrent pas d’impact hormonal direct ni de baisse systématique de la fonction sexuelle, même si le vécu varie selon les personnes. Le spermogramme de contrôle clarifie l’efficacité, car la stérilité n’est pas immédiate et une recanalisation tardive est rare. Ce contenu est informatif et ne remplace pas un avis médical personnalisé.