Pas le temps de tout lire ? Voici un bref résumé.
- Douleurs lombaires et troubles digestifs peuvent se renforcer via des voies nerveuses, immunitaires et mécaniques, sans lésion visible à l’imagerie.
- Le duo constipation/diarrhée, ballonnements et crampes peut modifier la posture (psoas, diaphragme) et entretenir la douleur au quotidien.
- Un journal sur 14 jours (repas, stress, sommeil, selles, douleur) aide à repérer une corrélation utile avant d’empiler les examens.
- Fibres solubles, marche après les repas, respiration lente et sommeil régulier font partie des approches les plus rationnelles à tester.
- Fièvre, sang dans les selles, amaigrissement involontaire ou douleur nocturne progressive imposent un avis médical rapide.
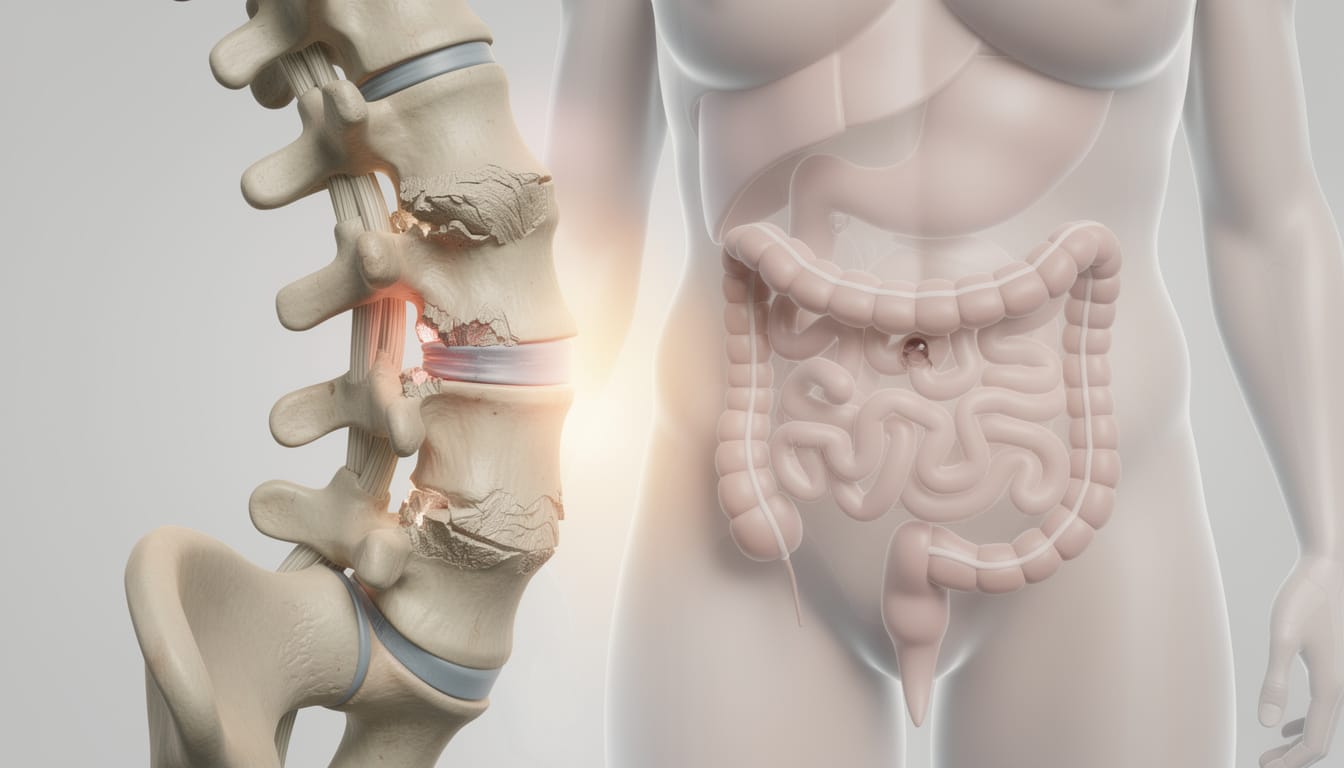
Beaucoup de personnes vivent un mal de dos persistant alors que l’IRM « ne montre rien d’alarmant » et que les séances de renforcement se succèdent. Quand la douleur revient par vagues, qu’elle change d’intensité selon les repas, le stress ou le sommeil, la piste digestive mérite souvent d’être explorée, sans pour autant conclure trop vite à une cause unique.
Le lien entre arthrose lombaire et intestins se comprend mieux en sortant d’une vision « dos contre ventre ». Nerfs, système immunitaire, muscles profonds et habitudes de vie s’entrecroisent. Et parfois, la digestion devient le métronome qui règle (ou dérègle) la douleur.
Arthrose lombaire et intestins : ce que recouvre vraiment le « lien »
L’arthrose lombaire (lombarthrose) correspond à une usure progressive des articulations et structures de la colonne lombaire, avec raideur et douleur mécanique plus ou moins marquées. Beaucoup de personnes ont des signes radiologiques d’arthrose sans symptômes importants, ce qui rappelle une réalité utile : l’image ne prédit pas toujours la douleur.
Côté digestif, des troubles comme le syndrome de l’intestin irritable (SII), la constipation ou l’alternance diarrhée/constipation peuvent coexister avec une lombalgie. Certaines données observationnelles rapportent une fréquence notable de chevauchement entre lombalgies chroniques et symptômes intestinaux, sans que cela prouve une causalité automatique. L’intérêt est ailleurs : repérer quand les deux courbes se suivent de façon reproductible.
Un fil conducteur concret pour hiérarchiser les hypothèses
Un cas type aide à trier les options. Marc, 42 ans, analyste, présente une lombalgie récurrente depuis des mois. L’imagerie est rassurante, les exercices aident un temps, puis la douleur réapparaît surtout après des journées assises et des dîners tardifs. Détail souvent relégué au second plan : transit instable, ballonnements et épisodes de constipation.
Le point décisif n’est pas « l’intestin explique tout », mais le fait que les pics douloureux coïncident avec les jours de digestion difficile. À partir de là, la question devient pragmatique : quels mécanismes sont plausibles, et quels leviers simples valent un essai mesuré ?
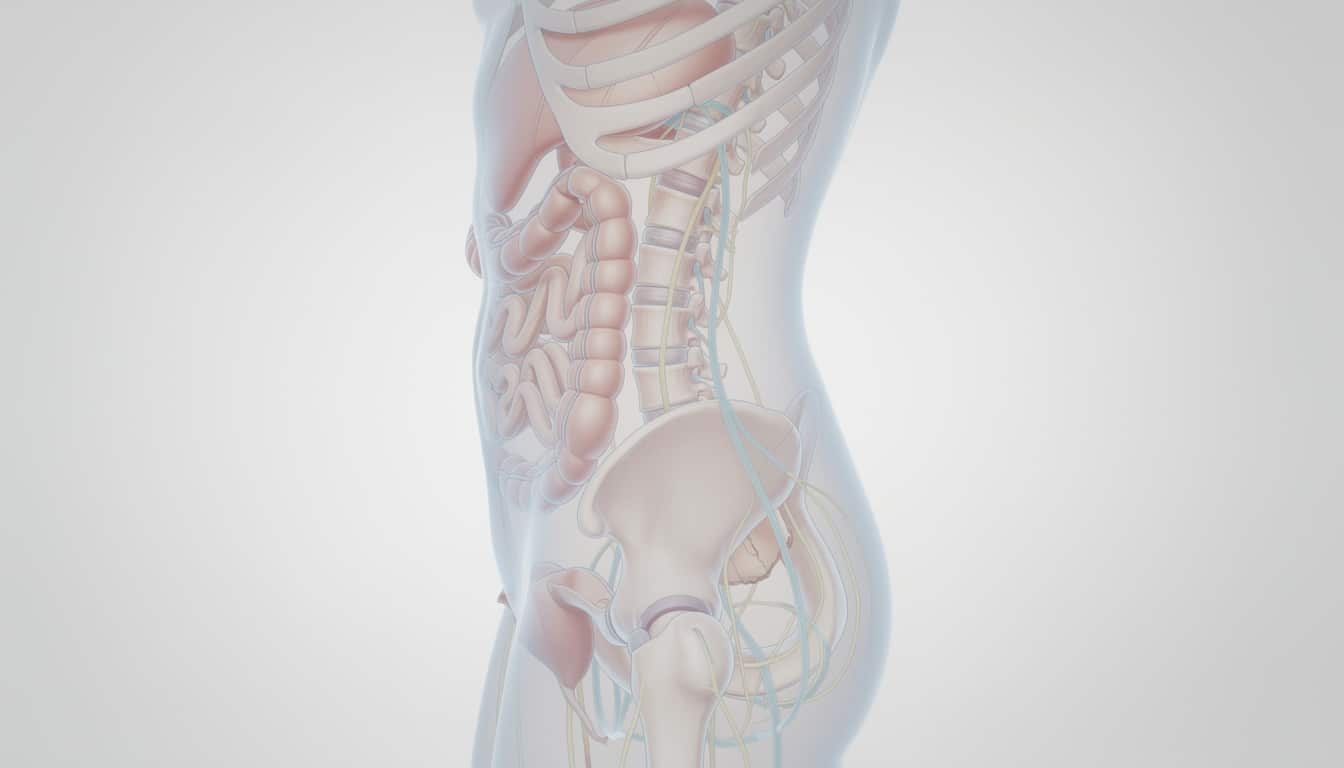
Douleur lombaire et digestion : les mécanismes plausibles (nerfs, immunité, douleur référée)
Le système digestif et la colonne partagent des circuits nerveux au niveau de la moelle épinière. Les nerfs viscéraux (qui transportent les signaux provenant des organes) et les nerfs somatiques (liés aux muscles et à la peau) convergent parfois vers des zones communes. Résultat possible : une irritation intestinale peut être perçue comme une douleur « dans le dos ». On parle de douleur référée, c’est-à-dire ressentie ailleurs que la source initiale.
Autre pièce du puzzle, plus discutée mais étudiée : l’axe microbiote–immunité–douleur. Le microbiote est l’ensemble des micro-organismes vivant dans l’intestin. Quand son équilibre est perturbé (par l’alimentation, certains médicaments, le stress, une infection), la barrière intestinale peut devenir plus perméable chez certaines personnes. En théorie, cela favorise une activation immunitaire de bas grade, susceptible de sensibiliser les circuits de la douleur.
Pourquoi le transit peut amplifier une lombalgie « disproportionnée »
Quand l’intestin est irrité, le système nerveux autonome peut basculer vers une réponse plus « sympathique » (celle du stress), ce qui tend à ralentir ou perturber la motricité digestive. Cette boucle peut abaisser le seuil douloureux : un effort banal ou une station assise prolongée déclenchent alors une douleur plus forte que prévu.
Chez Marc, l’effet est visible sur un détail simple : les jours de constipation, l’effort et la pression intra-abdominale augmentent, les tensions montent, et le bas du dos devient hypersensible. L’idée clé est pratique : normaliser le transit peut parfois diminuer le bruit de fond douloureux.
Ces liens ne transforment pas les troubles digestifs en diagnostic automatique, mais ils rendent cohérent un scénario fréquent : douleur fluctuante, imagerie peu parlante, symptômes digestifs qui « pilotent » les mauvaises semaines.
Cartographie des symptômes : quand l’intestin est un suspect crédible
Une douleur lombaire peut venir du dos, d’une hanche, d’un rein, d’une vésicule biliaire, ou être amplifiée par le stress. Le repérage repose donc sur un faisceau d’indices. Une association stable entre ballonnements, crampes, variations de selles et poussées lombaires est souvent plus informative qu’un signe isolé.
Signes qui orientent vers une composante intestinale
- Douleur lombaire qui varie avec les repas, le stress ou la qualité du sommeil, plus qu’avec l’effort pur.
- Gêne qui diminue après émission de gaz ou selle, surtout en période de constipation.
- Douleur dorsale médiane diffuse associée à ballonnements et nausées (plutôt « haut » et fluctuant).
- Crampes abdominales irradiant vers le sacrum ou la jonction thoraco-lombaire.
- Hypersensibilité abdominale sans déficit neurologique franc (pas de perte de force, pas d’anesthésie nette).
Le rôle des gaz est souvent minimisé. La distension intestinale peut déclencher des réflexes somato-viscéraux : certains muscles paravertébraux se contractent « en protection », la posture se fige, et la douleur se déplace. Ce caractère mobile est un indice utile, pas une preuve.
Tableau de repérage : zone du dos, piste digestive, facteurs typiques
| Processus ou zone digestive | Zone dorsale souvent décrite | Signes associés | Aggravants fréquents, pistes de soulagement |
|---|---|---|---|
| Intestin grêle (inconfort fonctionnel) | Milieu du dos (dorsales), douleur diffuse | Ballonnements, gaz, nausées | Aggrave : repas très fermentescibles ; Peut aider : fractionnement, fibres solubles bien tolérées |
| Côlon (SII, constipation, alternance) | Lombaires et sacrum | Crampes, sensation d’évacuation incomplète | Aggrave : sédentarité ; Peut aider : hydratation, marche régulière |
| Inflammation digestive ou irritation | Douleur plus diffuse, hypersensibilité | Ventre sensible, tolérance alimentaire variable | Aggrave : stress, usage répété d’AINS ; Peut aider : sommeil régulier, outils de gestion du stress |
| Microbiote déséquilibré (hypothèse clinique) | Persistante, non spécifique | Transit instable | Aggrave : ultra-transformés ; Peut aider : alimentation plus simple, essai encadré de probiotiques selon profil |
La logique de ce tableau est d’orienter, pas d’étiqueter. Si la douleur reste strictement mécanique (déclenchée par un geste précis, calmée par le repos, sans variation digestive), la piste intestinale est souvent secondaire.
Psoas, diaphragme, pression abdominale : la mécanique qui relie ventre et lombaires
La digestion ne joue pas seulement via les nerfs. Elle modifie aussi la mécanique. Le psoas, muscle profond reliant les vertèbres lombaires au fémur, réagit à la douleur viscérale et au stress. Quand il se contracte trop, la posture change, la lordose lombaire peut s’accentuer, et certaines articulations postérieures deviennent plus sensibles.
Le diaphragme, principal muscle respiratoire, influence la pression dans l’abdomen. Une respiration haute (souvent liée à l’anxiété, à la distension ou à la douleur) limite sa mobilité. Or, sa dynamique participe au mouvement des viscères et au confort du transit. Quand ce mécanisme se grippe, dos et ventre peuvent se verrouiller ensemble.
Exemple réaliste : quand la constipation devient un « exercice » lombaire
Lors d’une constipation, la poussée et l’augmentation de pression intra-abdominale peuvent majorer les tensions du plancher pelvien et de l’abdomen. Chez certaines personnes, cela se traduit par une douleur sacrée ou lombaire qui s’allume après les toilettes, puis retombe lentement.
Ce n’est ni imaginaire ni automatique. C’est une interaction biomécanique : pression, protection musculaire, posture. Et ce trio peut suffire à relancer une lombalgie déjà sensible par arthrose.
Ce point prépare la suite : agir uniquement sur les vertèbres sans toucher à la mécanique respiratoire et au transit laisse parfois un facteur d’entretien en place.
Approches naturelles et biohacking raisonné : ce qui paraît utile, ce qui reste incertain
Une stratégie raisonnable avance par paliers. D’abord ce qui a le meilleur ratio bénéfice/contraintes : hydratation, fibres adaptées, mouvement, sommeil, gestion du stress. Ensuite seulement des options plus spécifiques (probiotiques, plantes, techniques complémentaires), en gardant un critère simple : mesurer une réponse plutôt que multiplier les essais simultanés.
Auto-observation sur 14 jours : l’outil le plus sous-utilisé
Noter repas, horaires, niveau de stress, sommeil, consistance des selles (échelle de Bristol) et douleur donne une carte lisible. Quand la courbe digestive précède la courbe douloureuse, la priorité devient plus claire. Qui gagne à empiler des examens lombaires si le déclencheur est presque toujours post-prandial ?
Chez Marc, deux semaines de suivi ont montré un schéma stable : dîners lourds tardifs + journée assise = ballonnements le soir, douleur le lendemain matin. Le fait d’objectiver la séquence a permis de tester des changements simples avant d’aller chercher des solutions coûteuses.
Alimentation, fibres, FODMAP : nuances utiles
Les fibres solubles (comme l’avoine ou le psyllium) sont souvent mieux tolérées chez les profils sensibles, car elles forment un gel et régularisent le transit. Les fibres insolubles peuvent être utiles, mais elles augmentent parfois l’inconfort chez certaines personnes ayant un intestin irritable.
Le régime pauvre en FODMAP (glucides fermentescibles) aide certains profils de SII dans des essais cliniques, mais il se conçoit surtout comme une phase temporaire et structurée, idéalement avec un accompagnement nutritionnel. Mal conduit, il peut réduire la diversité alimentaire et compliquer la vie sociale, sans bénéfice durable.
Probiotiques et plantes : effets possibles, mais modestes et variables
Les probiotiques ont montré des effets modestes dans certains SII, avec une réponse dépendante des souches et du contexte. Un essai se juge souvent sur plusieurs semaines, car les sensations du quotidien fluctuent. L’important est d’éviter l’effet « tiroir à compléments » : trop d’ajouts simultanés rendent l’interprétation impossible.
Certaines approches symptomatiques existent aussi, comme la menthe poivrée en capsules entérosolubles pour les spasmes. Cela reste à considérer avec prudence en cas de reflux, de sensibilité biliaire ou d’interactions médicamenteuses.
Technologies douces : vibration, PEMF et gestion de la douleur
Certains lecteurs s’intéressent aux outils de récupération (vibration, champs électromagnétiques pulsés). Les données varient selon l’indication et les paramètres. Ces approches peuvent parfois contribuer au confort, surtout si elles s’intègrent à un ensemble cohérent (sommeil, mouvement, habitudes digestives). Un point de départ pour comprendre les promesses et limites : thérapie par vibration et PEMF : bénéfices et limites.
L’insight utile : plus la stratégie reste simple et mesurable, plus elle a de chances d’être maintenue, et c’est souvent la régularité qui fait la différence.
Précautions, diagnostics différentiels et signaux d’alerte à ne pas banaliser
Tout mal de dos n’est pas digestif, et certains tableaux exigent une évaluation rapide. Fièvre, sang dans les selles, amaigrissement involontaire, douleur nocturne qui augmente, vomissements incoercibles, anémie connue, antécédents de cancer ou immunodépression sont des signaux d’alarme. Dans ces cas, l’objectif est d’écarter une cause infectieuse, inflammatoire, biliaire, rénale ou autre, et d’orienter vers les bons examens.
Autre point concret : l’usage répété d’anti-inflammatoires non stéroïdiens (AINS) peut irriter l’estomac et l’intestin chez certaines personnes. Cela ne signifie pas qu’ils sont « interdits », mais que la tolérance digestive fait partie de l’équation quand on cherche à calmer une lombalgie sur la durée.
Douleurs ailleurs : penser « chaîne », pas « zone isolée »
Quand la douleur change de territoire, l’attention se disperse vite. Pourtant, une approche corps entier aide à éviter les fausses pistes. Une épaule qui craque avec douleur, un cou qui se raidit, ou une gêne au bras peuvent coexister avec des périodes de stress et de mauvais sommeil, et influencer la perception globale de la douleur. Deux lectures complémentaires, utiles pour remettre ces signaux dans un cadre plus large : épaule qui craque et douleur : causes fréquentes et douleur cervicale : options simples et précautions.
L’idée n’est pas de tout relier artificiellement, mais de reconnaître qu’un organisme douloureux « additionne » les stress mécaniques, digestifs et nerveux.
Le lien entre arthrose lombaire et intestins s’explique surtout par des voies nerveuses (douleur référée), des boucles neuro-immunitaires et une mécanique influencée par le psoas, le diaphragme et la pression abdominale. Les données humaines soutiennent une association fréquente entre troubles digestifs et lombalgies, sans établir une causalité unique ni systématique. La démarche la plus solide reste d’objectiver les corrélations (journal sur 14 jours) et de tester des ajustements graduels, mesurables et tolérables. Les probiotiques et certaines approches complémentaires peuvent aider certains profils, avec des effets souvent modestes et variables. Les signaux d’alarme digestifs ou généraux doivent conduire à un avis médical rapide. Ce contenu est informatif et ne remplace pas un avis professionnel.