Pas le temps de tout lire ? Voici un bref résumé.
- Un acouphène pulsatile ressemble à un battement calé sur le pouls, souvent lié à des turbulences de circulation près de l’oreille
- Repérer la synchronisation avec le cœur, les variations avec l’effort ou la position, et noter ce qui coupe le bruit aide le médecin
- Le bilan passe souvent par un examen ORL puis une imagerie orientée vaisseaux (angio-IRM, parfois scanner), selon le contexte
- Beaucoup de causes sont identifiables et parfois traitables, mais l’impact sur sommeil et stress mérite aussi une prise en charge globale
Un soir, dans une chambre silencieuse, tout est calme… sauf ce « pschu-pschu » régulier, exactement au rythme du cœur. Le genre de son qui rend fou parce qu’il semble venir de l’intérieur, comme si l’oreille avait branché un stéthoscope en mode indiscret.
Les acouphènes pulsatiles sont particuliers : ils ne ressemblent pas au sifflement continu dont beaucoup de personnes parlent. Ici, il y a une cadence, une pulsation, et très souvent une histoire de système vasculaire tout près des structures auditives. Comprendre ce lien change tout, surtout parce que la démarche de diagnostic n’a rien à voir avec celle des acouphènes dits « continus ».
Acouphènes pulsatiles : définir ce bruit qui suit le pouls
Un acouphène, au sens large, est un bruit perçu sans source sonore extérieure. Dans la majorité des cas, il s’agit d’un sifflement ou d’un bourdonnement plutôt stable, parfois décrit comme « linéaire », sans rythme particulier.
L’acouphène pulsatile, lui, se reconnaît à un signe simple : le son est synchronisé avec les battements cardiaques. Il peut être intermittent ou permanent, mais le mot « pulsatile » décrit la forme du bruit, pas sa durée. C’est un détail qui évite bien des malentendus.
Acouphène subjectif vs acouphène objectif : pourquoi ça compte
La plupart des acouphènes sont subjectifs : seule la personne les perçoit. Ils peuvent être associés à des migraines, des traumatismes sonores, ou encore à la maladie de Ménière, entre autres.
Les acouphènes pulsatiles sont souvent classés comme objectifs au sens où le son correspond fréquemment à un phénomène physiologique réel (souffle, turbulence). Parfois, un professionnel peut même l’entendre à l’auscultation… mais pas toujours. Et c’est important : l’absence de bruit au stéthoscope n’élimine pas un acouphène pulsatile.
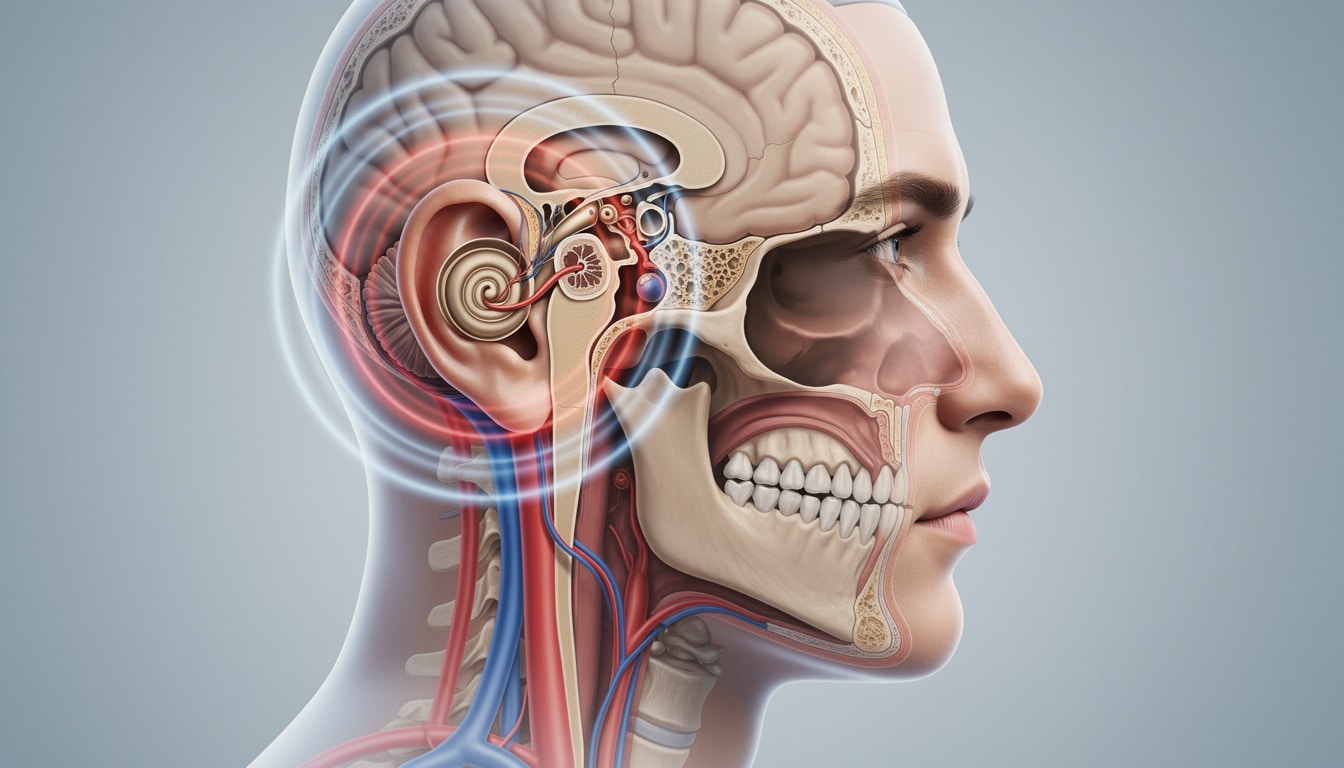
Impact du système vasculaire : pourquoi le flux sanguin peut devenir “audible”
Juste à côté de l’oreille interne passent des vaisseaux majeurs. Normalement, le flux sanguin est silencieux pour la perception consciente. Mais si la circulation change (pression, diamètre, trajectoire), des turbulences peuvent apparaître et devenir perceptibles.
Un indice classique : plus le rythme cardiaque accélère (marche rapide, escaliers, stress), plus le bruit peut se renforcer. Cette variation, très concrète au quotidien, aide souvent à orienter le diagnostic.
Le mécanisme le plus fréquent : sténose et turbulences près de l’oreille
Quand un vaisseau se rétrécit (on parle de sténose), le sang peut accélérer au passage et créer un flux moins « laminaire », plus agité. Cette agitation produit des vibrations, parfois entendues comme un battement sourd.
Les causes vasculaires évoquées dans la littérature spécialisée incluent notamment des sténoses veineuses proches de l’oreille ou des communications anormales entre artères et veines (fistules). Le point clé : ce sont des causes souvent explorables par imagerie, et parfois traitables selon le contexte.
Facteurs qui peuvent amplifier la perception (sans être la cause principale)
Dans la vraie vie, beaucoup de gens remarquent que ça empire à certains moments : fatigue, café serré, tension nerveuse, pièce trop chaude la nuit. Ce n’est pas forcément l’origine, mais ça peut agir comme un amplificateur.
Le stress, par exemple, peut augmenter la vigilance sensorielle et rendre un signal plus difficile à « ignorer ». Besoin d’un point plus large sur les bruits d’oreille ? La page oreilles qui sifflent : causes et que faire aide à distinguer les profils les plus fréquents, sans tout mettre dans le même panier.
Reconnaître un acouphène pulsatile : symptômes utiles pour décrire ce que vous entendez
Les descriptions qui reviennent le plus sont très parlantes : « battements », « souffle », « bruit de Doppler », « pschu-pschu ». L’idée n’est pas d’avoir le bon vocabulaire médical, mais d’être précis sur le rythme et les déclencheurs.
Un petit détail change parfois la consultation : quand une personne arrive en disant « ça pulse comme mon cœur », le professionnel pense plus vite à une piste vasculaire. Alors que si elle dit juste « j’ai un acouphène », on peut rester bloqué sur le modèle de l’acouphène continu, beaucoup plus courant.
Liste simple : observations qui aident vraiment lors du bilan
- Synchronisation avec le pouls (oui/non) et côté concerné (droite, gauche, deux côtés)
- Variation avec l’effort, la position allongée, la tête penchée, ou le lever rapide
- Présence de céphalées, fatigue inhabituelle, flou visuel ou épisodes brefs de baisse de vision
- Influence du stress, de l’alcool, de la caféine, du manque de sommeil
- Association à vertiges, sensation de pression dans l’oreille, douleur ou congestion nasale récente
Noter ces éléments sur quelques jours (sans obsession) donne une photo plus fidèle qu’un souvenir en vrac au cabinet. Et ça prépare la suite : l’examen clinique.
Diagnostic des acouphènes pulsatiles : examen ORL, tests de compression et imagerie ciblée
Le diagnostic commence souvent par une consultation ORL, avec des questions très concrètes et parfois une auscultation de la région du cou et de la zone mastoïdienne. Quand le bruit est présent pendant la consultation, certains tests simples peuvent orienter.
Un point souvent mentionné par des spécialistes de neuroradiologie : les manœuvres de compression cervicale ont une vraie valeur lorsqu’elles sont réalisées correctement, car elles peuvent suggérer une origine plutôt veineuse ou plutôt artérielle. Cela ne se fait pas au hasard chez soi : l’intérêt est clinique, encadré, et interprété avec prudence.
Tableau : ce que les indices cliniques peuvent suggérer (sans remplacer l’imagerie)
| Indice observé | Ce que ça peut évoquer | Pourquoi c’est utile |
|---|---|---|
| Bruit pulsé qui diminue lors d’une compression jugulaire (en consultation) | Piste veineuse (ex. sténose d’un sinus veineux proche) | Oriente l’imagerie vers les sinus veineux et les zones de turbulence |
| Bruit pulsé influencé par une compression carotidienne (en consultation) | Piste artérielle (ex. fistule durale, sténose carotidienne) | Fait rechercher une cause nécessitant une évaluation spécialisée |
| Aucun changement avec les compressions | Profil dit « neutre » : pistes otologiques (ex. déhiscence) ou vasculaires non compressibles | Évite de se focaliser uniquement sur le cou et élargit le champ (os temporal, etc.) |
| Symptômes visuels + céphalées fréquentes | Possible contexte d’hypertension intracrânienne à discuter | Peut modifier la priorité des examens et la surveillance |
Ce tableau ne pose aucun diagnostic. Il traduit juste une logique : on part d’indices, puis on vérifie avec des examens adaptés.
Quels examens sont généralement utilisés : IRM orientée vaisseaux, puis scanner si besoin
Après l’examen clinique, l’IRM cérébrale orientée sur l’exploration vasculaire est souvent mise en avant comme première étape. L’idée n’est pas seulement de “regarder le cerveau”, mais de visualiser correctement artères et sinus veineux proches des structures auditives.
Dans des approches spécialisées, deux types de séquences sont souvent citées comme particulièrement informatives (selon les équipes et les indications) : une séquence de type 3D TOF (temps de vol, sans injection) pour les artères, et une séquence T1 avec gadolinium pour explorer certains territoires veineux. Si l’IRM ne répond pas, un scanner de l’os temporal en coupes fines et un angioscanner peuvent compléter. L’angiographie conventionnelle, autrefois plus systématique, est aujourd’hui plus rarement utilisée uniquement pour “chercher” sans orientation.
Quand l’imagerie est bien ciblée, une grande partie des causes possibles devient visible. Et c’est là que le système vasculaire reprend le premier rôle.
Causes vasculaires fréquentes : veineux, artériel, et situations mixtes
Dans la majorité des cas explorés en milieu spécialisé, les causes sont vasculaires. Le bruit vient alors d’un flux modifié, accéléré, ou détourné. Le terme qui revient souvent est celui de turbulence, un mot simple pour décrire un sang qui ne circule plus “en silence”.
Plus rarement, l’origine est osseuse (os temporal) ou liée à certaines pathologies de l’oreille interne. Ce qui compte : ne pas partir avec une idée fixe.
Acouphène pulsatile veineux : sténose du sinus latéral et signes associés
Une cause souvent décrite est la sténose du sinus latéral, une grosse veine située près de l’oreille interne. Certaines personnes découvrent d’ailleurs, par hasard, que le bruit se calme en appuyant sur le cou du côté concerné, ou en calant la mâchoire contre l’oreiller. Astuce de survie, pas “solution”, mais c’est un indice.
Parfois, ce tableau ne s’arrête pas au bruit : peuvent s’ajouter des maux de tête fréquents, une fatigue marquée, du flou visuel, voire des épisodes brefs de baisse de vision. Dans certains contextes, les professionnels évoquent une hypertension intracrânienne chronique dite idiopathique, qui se discute sur des examens dédiés (fond d’œil, ponction lombaire selon décision médicale).
Acouphène pulsatile artériel : fistule durale, sténose carotidienne, dissection ancienne
Côté artériel, une cause classiquement recherchée est la fistule artérioveineuse durale, une communication anormale entre des artères des méninges et un sinus veineux. Elle peut parfois s’entendre comme un souffle à l’auscultation près de la mastoïde, et certains protocoles IRM (dont le 3D TOF) peuvent fortement orienter.
Plus rarement, une sténose de la carotide interne près de l’entrée du crâne est en cause, parfois liée à une dissection ancienne, ou à un diaphragme carotidien décrit chez certaines femmes autour de la cinquantaine. Là encore, l’imagerie tranche.
Profil “neutre” : quand ce n’est ni clairement veineux ni clairement artériel
Quand les manœuvres de compression ne modifient pas le bruit en consultation, on parle parfois d’acouphène pulsatile “neutre”. Une piste otologique bien connue est la déhiscence du canal semi-circulaire supérieur (souvent appelée syndrome de Minor), plutôt après 50 ans, liée à une anomalie de couverture osseuse. Le diagnostic repose surtout sur un scanner des rochers en coupes fines.
D’autres causes plus rares existent, dont certaines fistules impliquant des vaisseaux vertébraux, non accessibles aux compressions du cou. Ce “neutre” n’est donc pas “dans la tête”, c’est juste un classement pratique pour guider l’enquête.
Traitements et prise en charge : du ciblage vasculaire aux stratégies de confort
Le traitement dépend de la cause. Quand une anomalie vasculaire est identifiée, la neuroradiologie interventionnelle peut parfois proposer un geste endovasculaire : accès par l’intérieur des vaisseaux, sans ouverture du crâne, avec l’objectif de réduire le symptôme et/ou de traiter une situation à risque selon les cas.
Selon les tableaux, cela peut passer par une embolisation (pour fermer une communication anormale) ou par la pose d’un stent (pour redonner un calibre normal à un segment rétréci). Le point important, souvent rappelé : quand il n’y a pas d’enjeu neurologique vital, la décision tient aussi au niveau de gêne et au contexte personnel, discutés avec l’équipe médicale.
Approches naturelles et biohacking raisonné : apaiser sans se raconter d’histoires
Une fois le bilan lancé (ou en attendant), certaines approches non médicamenteuses peuvent aider à mieux vivre avec le bruit, surtout quand il perturbe le sommeil et l’attention. Elles ne “réparent” pas une sténose ou une fistule, mais elles peuvent limiter l’emballement stress-perception-stress.
Respiration lente, relaxation, sophrologie, méditation guidée : ce sont des outils simples qui agissent surtout sur le système nerveux autonome (celui qui règle, entre autres, le rythme cardiaque et l’état d’alerte). Une technique souvent utilisée le soir est la respiration 4-7-8 (inspiration 4 s, rétention 7 s, expiration 8 s), qui peut aider à faire redescendre le tempo.
Sur le volet nootropiques naturels, le ginkgo biloba est souvent cité dans l’univers des acouphènes pour son lien avec la microcirculation, mais les résultats sont variables, et la qualité des extraits compte énormément. Il existe aussi des précautions d’interactions (notamment avec des anticoagulants/antiagrégants) : discussion avec un professionnel de santé recommandée avant toute prise, surtout en cas de traitement en cours, chirurgie programmée, troubles de la coagulation, grossesse/allaitement.
Hygiène de vie : des détails qui changent la nuit (et la journée)
Le silence total peut amplifier la perception du battement. Beaucoup de personnes trouvent un meilleur confort avec un fond sonore discret (bruit blanc, pluie, ventilation douce). Ça ne fait pas disparaître le phénomène, mais ça réduit la focalisation.
Autre piste simple : surveiller ce qui “booste” le système cardiovasculaire chez soi (trop de café, alcool, repas très salé le soir, chaleur excessive). Une chambre fraîche (autour de 16–18°C) aide parfois, parce que la dilatation des vaisseaux est moins marquée. Et si le sujet des acouphènes au sens large mérite d’être exploré, la ressource hyperacousie : quand l’oreille devient hypersensible donne un éclairage utile sur les sensibilités auditives qui peuvent coexister.
Quand consulter et quels signaux ne pas banaliser
Un acouphène pulsatile mérite souvent un avis médical, notamment s’il est nouveau, s’il persiste, ou s’il est franchement unilatéral. L’objectif n’est pas de s’inquiéter pour le sport, mais de ne pas passer à côté d’une cause identifiable.
Certains signaux justifient une évaluation plus rapide : troubles visuels, céphalées quotidiennes inhabituelles, vertiges importants, douleur intense, symptômes neurologiques, ou une souffrance psychologique qui s’installe. Et il ne faut pas sous-estimer l’impact : ces battements peuvent user, isoler, abîmer le sommeil. Quand l’entourage ne l’entend pas, il peut minimiser. Pourtant, la gêne est réelle.
Un acouphène pulsatile n’est pas un simple “bruit d’oreille”. Sa synchronisation avec le pouls oriente souvent vers une cause vasculaire identifiable. La priorité est de décrire précisément le phénomène et d’obtenir un bilan adapté (ORL puis imagerie ciblée). Dans de nombreux cas, une explication claire réduit déjà l’angoisse. En parallèle, agir sur le sommeil et le stress peut limiter l’impact quotidien. Toute apparition récente, unilatérale ou associée à des symptômes neurologiques justifie un avis médical rapide.